Acalabrutinib versus Ibrutinib in der Real World
Eine hohe Therapiekontinuität mit möglichst geringer Abbruchrate ist für den Erfolg der CLL-Behandlung mit BTK-Inhibitoren entscheidend. Doch wie gut funktioniert das in der Praxis? Real-World-Daten aus dem Versorgungsalltag geben Aufschluss.
Kernpunkte:
- In einer Real-World-Analyse war die Therapiedauer unter Acalabrutinib im Vergleich zu Ibrutinib bei der Erst- und Zweitlinienbehandlung der CLL signifikant länger.1*
- Die Therapie-Abbruchrate war unter der Behandlung mit dem Zweitgenerations-BTKi im Vergleich zur ersten Generation signifikant niedriger.1*
- Der häufigste Grund für einen vorzeitigen Therapieabbruch war in beiden Kohorten die Toxizität.1
*Dies galt nach Gewichtung des durchschnittlichen Behandlungseffekts unter den Behandelten (Average treatment effect among the treated, ATT) sowie nach zusätzlicher Anpassung für eine vorherige BTKi-Einnahme, die die Ergebnisse ebenfalls verzerren könnte.
Verträglichkeit macht den Unterschied
Seit der Zulassung von Ibrutinib im Jahr 2014 sowie dessen Nachfolger Acalabrutinib sechs Jahre später liegen inzwischen zahlreiche Vergleichsdaten zu Wirksamkeit und Sicherheit der beiden BTK-Inhibitoren vor. Schon in den zulassungsrelevanten Phase-III-Studien ELEVATE TN und ASCEND zeigte sich der Zweitgenerations-BTKi gegenüber einer Standard-Chemoimmuntherapie als besser verträglich.2,3 In der Phase-III-Studie ELEVATE RR wurde der hochselektive Wirkstoff seinem Vorgänger Ibrutinib direkt gegenübergestellt.4 Auch hier bestach Acalabrutinib durch ein günstigeres Nebenwirkungsprofil. Insbesondere bei kardiovaskulären Nebenwirkungen schnitt der Wirkstoff besser ab. Vorhofflimmern und Hypertonie traten im Vergleich zum BTKi der ersten Generation seltener auf.
Die Sicherheit von Acalabrutinib bestätigte sich schließlich im Follow-up von ELEVATE TN nach 4 bzw. 5 Jahren, bei dem der BTKi ± Obinutuzumab mit Obinutuzumab + Chlorambucil verglichen wurde.5,6 Acalabrutinib blieb dabei auch im Verlauf sicher. Manche Nebenwirkungen ließen mit der Zeit sogar nach, was wiederum zu einer hohen Therapieadhärenz und -kontinuität führte.
Doch wie schneiden die BTK-Inhibitoren im „wahren Leben“ ab? Studienbedingungen sind stets artifiziell und selektiv. Sie spiegeln den klinischen Alltag nur unzureichend wider. Daher sind Real-Word-Daten zur Beurteilung der Versorgungsrealität so wertvoll.
Hintergrundinfo: Woher stammen die Daten?
Die US-amerikanische Flatiron-Health-Datenbank, aus der die vorliegenden Daten stammen, umfasst schätzungsweise 280 kommunale Zentren und akademische Einrichtungen mit über 800 geografisch unterschiedlichen Standorten der Patientenversorgung. Insgesamt liegen Gesundheitsinformationen von ca. 2,6 Millionen Krebspatienten in den USA vor. Sie werden zum einen aus Patientenakten extrahiert, zum anderen aus nicht standardisierten, unstrukturierten Quellen wie Arztbriefen, Entlassungsberichten, Radiologie- und Pathologie-Befunden mit Details zu Biomarkern. Dieses Rohmaterial wird mithilfe von Machine Learning aggregiert und anonymisiert und so zu wissenschaftlich verwertbaren RWE-Daten aufbereitet.7
Acalabrutinib und Ibrutinib unter Alltagsbedingungen
Klinische Alltagsdaten zu den beiden BTKi wurden nun erstmals retrospektiv analysiert.1 Auf Grundlage der Flatiron-Health-Datenbank wurden Patienten mit CLL eingeschlossen, die mit Acalabrutinib oder Ibrutinib behandelt worden waren. Ziel war es, herauszufinden, ob sich die Ergebnisse von ELEVATE-RR auch außerhalb von klinischen Studien sowohl in der Erstlinien- als auch in der Rezidiv-/Refraktärbehandlung bestätigten.
Folgende Endpunkte wurden erhoben:
- primärer Endpunkt: Zeit von Initiierung der Behandlung bis zum Abbruch (time to treatment discontinuation, TTD)
- sekundäre Endpunkte: u. a. Abbruchraten, Gründe für den Abbruch und Toxizitätsprofile beider Wirkstoffe
Von den insgesamt 2.509 Patienten, die in die Analyse einbezogen wurden, erhielten 89,6 % Ibrutinib (N = 2.249) und 14,1 % Acalabrutinib (N = 353), entweder als Erst- oder Zweitlinienbehandlung. Im Gegensatz zur ELEVATE-RR-Studie4, in die nur Patienten mit refraktärer CLL bzw. Rezidiv eingeschlossen waren, erfolgte somit ein Vergleich der beiden BTK-Inhibitoren in verschiedenen Therapielinien.
Um die beiden Behandlungsgruppen vergleichen zu können und Confounding zu vermeiden, wurden die Ergebnisse gewichtet. Dadurch war die Verteilung von Ausgangsmerkmalen wie Alter, Geschlecht, Ethnie, geografische Region, Therapielinie, Rai-Stadium und ECOG-Performance-Status in der Ibruninib-Kohorte ähnlich wie in der Acalabrutinib-Kohorte.
Die wichtigsten Ergebnisse auf einen Blick:
- Nach der Gewichtung wurde der Median der TTD unter Acalabrutinib nicht erreicht (NR; 95 % KI, 25,1 bis NR). In der Ibrutinib-Kohorte lag er bei 23,4 Monaten (95 % KI, 18,1–28,7).
- Ein Trend zu einer längeren Zeit bis zum Therapieabbruch unter Acalabrutinib war sowohl in der Erstlinien- als auch in der rezidivierten/refraktären Situation zu verzeichnen.
- Die Abbruchrate war für Acalabrutinib im Vergleich zu Ibrutinib nach Gewichtung signifikant niedriger (HR, 0,70; 95 % KI, 0,53–0,92). Nach 12 Monaten betrug sie 22 % in der Acalabrutinib-Kohorte gegenüber 31 % in der Ibrutinib-Kohorte (P = 0,005).
- Nach zusätzlicher Adjustierung für vorherige BTKi-Einnahme hatte die Acalabrutinib-Kohorte ein um 41 % geringeres Risiko für einen Behandlungsabbruch gegenüber Ibrutinib (Hazard Ratio, 0,59; 95 % CI, 0,43–0,81; P = 0,001).
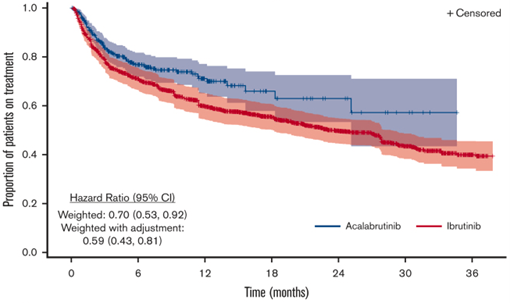
Abb. 1: Kaplan-Meier-Kurven der TTD für Patienten mit CLL und/oder SLL, die mit Acalabrutinib oder Ibrutinib behandelt wurden (gewichtete Analyse).1
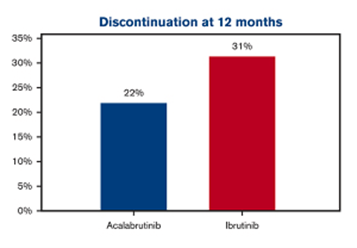
Abb. 2: Abbruchraten unter Acalabrutinib und Ibrutinib nach 12 Monaten (gewichtete Analyse).1
Geringere Toxizität = bessere Therapieadhärenz = längeres Überleben
Der häufigste Grund für einen Therapieabbruch war in beiden Kohorten die Toxizität. Etwa die Hälfte der Patienten setzte die Behandlung aus diesem Grund ab. Wie problematisch ein vorzeitiges Absetzen der Medikation sein kann, zeigt eine retrospektive Analyse der Daten der RESONATE-Studie8: Patienten, die Ibrutinib ≥ 8 aufeinanderfolgende Tage abgesetzt hatten, wiesen ein kürzeres medianes progressionsfreies Überleben (PFS) auf als Patienten, die die Behandlung weniger als 8 Tage abgesetzt hatten (10,9 Monate vs. NR).8 Ein wichtiges Ziel bei der Behandlung mit BTKi scheint daher eine möglichst gute Therapietreue zu sein, die wiederum von der Verträglichkeit der Wirkstoffe abhängt.
In der aktuellen Real-Word-Analyse könnte die beobachtete Differenz in der TTD laut Studienautoren zumindest teilweise auf die unterschiedlichen Toxizitätsprofile zurückzuführen sein. Die Daten deuten darauf hin, dass Patienten, die mit Acalabrutinib behandelt werden, länger bei der Therapie bleiben und sie deutlich seltener abbrechen als Patienten, die Ibrutinib einnehmen. Dies kann wertvolle Lebenszeit schenken.
- Roeker LE et al. Real-world comparative effectiveness of acalabrutinib and ibrutinib in patients with chronic lymphocytic leukemia. Blood Adv. 2023 Aug 22;7(16):4291-4301. doi: 10.1182/bloodadvances.2023009739. PMID: 37163361; PMCID: PMC10424141.
- Sharman JP et al. Acalabrutinib with or without obinutuzumab versus chlorambucil and obinutuzumab for treatment-naive chronic lymphocytic leukaemia (ELEVATE TN): a randomised, controlled, phase 3trial. Lancet 2020;395:1278-91.
- Ghia P et al. ASCEND: Phase III, Randomized Trial of Acalabrutinib Versus Idelalisib Plus Rituximab or Bendamustine Plus Rituximab in Relapsed or Refractory Chronic Lymphocytic Leukemia. J Clin Oncol 2020;38(25):2849-61.
- Byrd JC, Hillmen P, Ghia P, et al. Acalabrutinib versus ibrutinib in previously treated chronic lymphocytic leukemia: results of the first randomized phase III trial. J Clin Oncol. 2021;39(31):3441–3452.
- Sharman JP et al. Efficacy and safety in a 4-year follow-up of the ELEVATE-TN study comparing acalabrutinib with or without obinutuzumab versus obinutuzumab plus chlorambucil in treatment-naïve chronic lymphocytic leukemia. Leukemia. 2022;36(4):1171–1175.
- Sharman JP et al. Acalabrutinib ± obinutuzumab versus obinutuzumab + chlorambucil in treatment-naïve chronic lymphocytic leukemia: Five-year follow-up of ELEVATE-TN. J Clin Oncol 2022;40:7539.
- Adamson B et al. Approach to machine learning for extraction of real-world data variables from electronic health records. medRxiv. 2023 doi: 10.1101/2023.03.02.23286522.
- Barr PM, Brown JR, Hillmen P, et al. Impact of ibrutinib dose adherence on therapeutic efficacy in patients with previously treated CLL/SLL. Blood. 2017;129(19):2612–2615.
Abkürzungen:
BTK = Bruton-Tyrosinkinase
BTKi = Bruton-Tyrosinkinase-Inhibitor
CLL = Chronische lymphatische Leukämie
ECOG = Eastern Cooperative Oncology Group
PFS = progressionsfreies Überleben
RWE = Real-World Evidence
SLL = small lymphocytic lymphoma
TTD = time to treatment discontinuation
DE-65600/23

