Mehr schwere Hypoglykämien "trotz neuer Medikamente"?
Preisfrage (leider ohne Preis): Hat die Häufigkeit schwerer Hypoglykämien von 2006 bis 2011 zu- oder abgenommen?
Preisfrage (leider ohne Preis): Hat die Häufigkeit schwerer Hypoglykämien von 2006 bis 2011 zu- oder abgenommen?
Sie werden es ahnen, die Antwort lautet: leicht zugenommen. Wirklich erwartet hätte man es aber eigentlich nicht, wo doch die Verordnung von Antidiabetika mit hohem Hypoglykämie-Risiko in diesem Zeitraum abgenommen hat. Woran mag das liegen und woher stammen die Daten?
Deutsche Querschnittstudie mit AOK-Daten von 2006 und 2011
Fangen wir mit der zweiten Frage an: Eine Autorengruppe um den Internisten und Endokrinologen Prof. Ulrich Alfons Müller vom Universitätsklinikum Jena hat den Zusammenhang zwischen Antidiabetika-Verordnungen und schweren Hypoglykämien – also solchen mit Krankenhausaufnahme oder Notfallversorgung – untersucht. Die bevölkerungsbasierte Querschnittstudie erfolgte in Kooperation mit dem Wissenschaftlichen Institut der AOK und wurde gerade in Diabetic Medicine, dem Journal der britischen Diabetes-Gesellschaft, publiziert. Die Daten aller AOK-Versicherten mit Typ-2-Diabetes wurden zur Auswertung herangezogen und auf Deutschland extrapoliert.
Demnach erlitten im Jahr 2006 fast 29.000 von 6,3 Millionen und 2011 über 33.700 von 7,5 Millionen Patienten mit Typ-2-Diabetes mindestens eine schwere Unterzuckerung. Als Ereignisrate ausgedrückt bedeutet das eine Erhöhung von 460 auf 490 pro 100.000 Patienten und Jahr. Von den schweren Hypoglykämien waren Ältere, Frauen und Patienten mit Nephropathie generell häufiger betroffen.
Wie sich die Verordnung innerhalb der fünf Jahre in prozentualen Verhältnissen geändert hat, zeigt die folgende Tabelle:
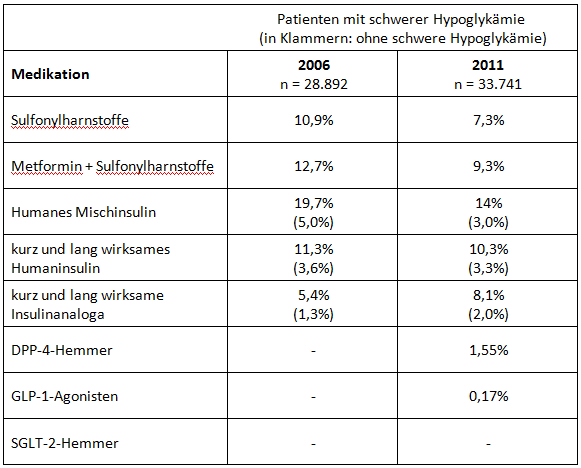
Sulfonylharnstoffe wurden also, ob allein oder in Kombination mit Metformin, seit 2006 insgesamt seltener verordnet. Das gilt auch für freie Kombinationen von kurz und lang wirksamem Humaninsulin und für humanes Mischinsulin, mit dem die größte Gruppe der Patienten mit schweren Hypoglykämien behandelt wurde. Zugenommen hat in diesem Zeitraum dagegen die Verschreibung von kurz und lang wirksamen Insulinanaloga.
Um ein Dosierungsproblem handelt es sich dabei offenbar nicht: Die definierten Tagesdosen waren bei den von schweren Hypoglykämien Betroffenen im Durchschnitt gleich hoch oder sogar etwas niedriger als bei den Patienten, bei denen diese Komplikation nicht auftrat.
Insulin-Analoga: unabhängiger Risikofaktor für schwere Hypoglykämien
Woran liegt es also? In einer multivariaten Analyse erwies sich die Therapie mit Insulin-Analoga als unabhängiger Risikofaktor für schwere Hypoglykämien und das mit einer Odds Ratio von 14,6 recht deutlich. Eine Kausalität lässt sich mit dieser Art von Studie freilich nicht belegen. Die Autoren halten die Nephropathie und höheres Alter für die wichtigeren Risikofaktoren. Bei erkrankten Nieren steigt die Gefahr für schwere Hypoglykämien laut den AOK-Daten um das Zehnfache und mit jedem Lebensjahrzehnt um jeweils 6,5%.
Müller und Kollegen schlussfolgern aus ihren Daten, dass eine Änderung des Therapieregimes, die "nur die Art oder Dosis des Antidiabetikums" umfasst, offenbar nicht genüge, um einen Rückgang von schweren Hypoglykämien zu bewirken. Sie mutmaßen, dass die Ursache für das erhöhte Risiko unter Insulin-Analoga weniger in den Substanzen selbst zu suchen sei als vielmehr "in der Art ihrer Anwendung und den Therapiezielen". Das kann allerdings nur mit Blick auf die verschiedenen Arten von Insulinen gemeint sein. Denn mit der Insulinisierung ist bekanntermaßen grundsätzlich ein erhöhtes Risiko für (leichte bis schwere) Hypoglykämien verbunden.
Autoren machen Übertherapie für Anstieg der Komplikation verantwortlich
Die Autoren halten die "Übertherapie vor allem älterer Patienten mit fast normalen HbA1c-Werten" für den wahrscheinlichen Grund der leichten Zunahme an schweren Hypoglykämien. Der Appell, bei älteren Diabetes-Patienten etwas vorsichtiger an die Blutzuckersenkung heranzugehen, ist ja grundsätzlich nicht verkehrt.
Einer Pressemitteilung der Deutschen Diabetes Gesellschaft war allerdings kürzlich zu entnehmen: "Leider herrscht in der gängigen Praxis häufig noch die Annahme, eine starke Blutzuckersenkung sei bei älteren Patienten ohne Nutzen und erhöhe vielmehr das Risiko für Nebenwirkungen." Das sei "angesichts der aktuellen Studienlage aus Sicht der DDG nicht mehr vertretbar." Mit Blick auf die neue Substanzklasse der SGLT-2-Hemmer heißt es weiter: "Normgerechte Blutzuckerwerte lassen sich im Rahmen eines individuell auf den Patienten abgestimmten Therapiekonzeptes demzufolge auch bei älteren Menschen mit Diabetes Typ 2 ohne Nebenwirkungen erzielen."
Einseitige Stoßrichtung – mit Hintergedanken?
Zurück zur besprochenen Studie: Die Thematisierung des Hypoglykämie-Problems ist eine gute Sache. Die Aktualität der Ergebnisse kann mit zeitnahen Registerstudien aus anderen Ländern (z.B. Schweden) allerdings nicht mithalten. Und die Stoßrichtung dieser Publikation, die in der sinngemäßen Titelformulierung "Mehr schwere Hyperglykämien bei Typ-2-Diabetikern trotz neuer Medikamente" zum Ausdruck kommt, gibt zumindest zu denken.
Moderne orale Antidiabetika wie DDP-4-Hemmer, GLP-1-Agonisten und SGLT-2-Hemmer, bei denen dank ihrer glukoseabhängigen Wirkung nicht mit einem erhöhten Hypoglykämie-Risiko zu rechnen ist, spielten im damaligen Untersuchungszeitraum noch keine oder nur eine marginale Rolle. Ob mit dem etwas irreführenden Hinweis "trotz neuer Medikamente" wohl ein kostensparender Hintergedanke verknüpft ist?
Auf heutige Marktdaten und den immer noch sehr hohen Insulin-Anteil im deutschen Verordnungsgeschehen haben wir im Beitrag Echter Fortschritt: Insulin so lange wie möglich vermeiden hingewiesen.
Aktuelle Expertenbeiträge zu diesem Thema lesen Sie jede Woche neu im esanum Diabetes Blog.
Referenz: Müller N et al. Increase in the incidence of severe hypoglycaemia in people with Type 2 diabetes in spite of new drugs: analysis based on health insurance data from Germany. Diabet Med 2017;34(9):1212-8.